Leucemia Mieloide Aguda tem cura?
Quanto ao tratamento da Leucemia Mieloide Aguda, por ser uma doença heterogênea, os pacientes podem ter diferentes respostas ao tratamento. Navegue pelos diversos tratamentos e conheça as particularidades de cada um deles. Lembre-se de que somente o seu médico está apto a responder a todas as suas dúvidas, e consequentemente, a indicar o melhor tratamento para o seu caso.
COMO É O TRATAMENTO DE QUIMIOTERAPIA PARA LEUCEMIA MIELÓIDE AGUDA

Normalmente, o tratamento de quimioterapia para LMA é iniciado com esquema de indução com quimioterapia, usando a combinação entre citarabina e antraciclina, seguido de 1 a 4 ciclos de consolidação com quimioterápicos ou transplante de medula óssea.
Os quimioterápicos agem nas células doentes e também nas células saudáveis. Diferentes tipos de quimioterápicos trabalham em diferentes frentes para eliminar as células leucêmicas ou para interromper a formação de novas células doentes. Por este motivo, mais de um quimioterápico é frequentemente usado. dias, seguido por um tempo de descanso. Neste tempo de descanso o corpo consegue se recuperar antes do início do próximo ciclo.
Alguns tipos de quimioterapia podem ser injetáveis, direto na veia. Na infusão intravenosa, o medicamento entra lentamente e tem duração de algumas horas ou, se for mais severa, de alguns dias. Comumente, cateteres são utilizados.
A Leucemia Mielóide Aguda é um tipo agressivo de leucemia e deve ser tratada o mais rápido possível. Normalmente o tratamento é dividido em duas fases: indução e consolidação da terapia.
Terapia de Indução
Este é o nome que se dá para a fase inicial do tratamento com quimioterapia. O resultado esperado neste momento é a remissão completa. Ela acontece quando o paciente passa apresentar menos de 5% de blastos em sua medula óssea, a contagem de glóbulos vermelhos, glóbulos brancos e plaquetas volta ao normal e o paciente não apresenta mais os sintomas.
A intensidade do tratamento depende da idade e saúde da pessoa. Os médicos geralmente indicam a quimioterapia mais intensiva para pacientes que toleram esse tratamento (sem outras doenças importantes). Para os pacientes mais velhos ou mais debilitados, são oferecidos tratamentos menos intensivos.
O regime mais comum de indução para a LMA inclui a citarabina e a antraciclina, (daunorrubicina ou idarrubicina). A citarabina costuma ser oferecida por sete dias, enquanto a antraciclina é dada por 3 dias, na primeira semana de tratamento. Este regime se chama “7 + 3”. Outros medicamentos podem ser adicionados ou substituídos em situações específicas.
A terapia de indução destrói a maior parte de células doentes, assim como as células saudáveis. Geralmente, devido aos efeitos colaterais ou até mesmo por conta da severidade da doença, no início da terapia, o paciente pode ficar hospitalizado de 4 a 6 semanas, para obter o suporte médico, acesso a antibióticos e transfusões de sangue.
Entre 3 ou 4 semanas após completar a terapia de indução, as células saudáveis da medula óssea devem voltar e o paciente será submetido a novo estudo de medula óssea. O paciente está em “remissão completa” quando a contagem de blastos for menor que 5%, e seguirá para a fase de consolidação. Pacientes que não conseguirem este resultado podem ser indicados para um estudo clínico, para um transplante de medula óssea alogênico ou para outros regimes de quimioterapia, focados em doença refratária.
QUIMIOTERAPIA MEDICAMENTOS
Veja a seguir, alguns dos principais medicamentos usados para o tratamento da LMA:
Antraciclinas
- Daunorrubicina
- Doxorrubicina
- Idarrubicina
- Mitoxantrona
Antimetabólitos
- Cladribina
- Clofarabina
- Citarabina
- Fludarabina
- Metotrexate
- Mercatoporina
- Tioguanina
Antraciclina e Antimetabólito
- Combinação fixa de daunorrubicina e citarabina
Inibidores da topoisomerase
Agentes alquilantes
- Ciclofosfamida
- Carboplatina
- Temozolomida
Agentes direcionados para t(15;17)
Agentes hipometilantes
Imunomodulador
Anticorpo conjugado
Inibidor de FLT3
- Quizartinib
- Sorafenib
Midostaurina
Terapia de consolidação
A produção de células normais deve voltar a acontecer em muitos pacientes depois de algumas semanas, após a terapia de indução ser completada. Com a contagem normal de células, as células doentes não poderão ser detectadas no sangue, e também na medula óssea.
Essa condição é chamada de “remissão”. Um número pequeno de células cancerígenas não irá interferir no desenvolvimento de células do sangue normais, mas elas podem ter um potencial de crescer e causar uma recaída da LMA. “Doença residual mínima” é o termo usado após o tratamento, quando as células doentes podem ser detectadas no laboratório usando um exame mais sensível, como o de citometria de fluxo ou PCR.
Se o paciente alcança a remissão completa, o tratamento é normalmente usado para destruir qualquer residual de células leucêmicas (doentes) do corpo. Sem uma terapia adicional, a leucemia pode até voltar em alguns meses. Para prevenir essa situação, uma terapia intensiva de consolidação é indicada após o paciente ter se recuperado da terapia de indução. O ideal é que o número de células doentes fique menor ou seja eliminado do corpo.
Existem dois tratamentos básicos para a terapia de consolidação:
- Quimioterapia
- Transplante de medula óssea
Para os pacientes com menor risco é oferecida quimioterapia com citarabina ou outros medicamentos. Os pacientes geralmente recebem múltiplos ciclos de quimioterapia. O número pode variar de paciente para paciente.
Pacientes com alto risco de recaída são raramente curados apenas com a quimioterapia e geralmente para eles também é indicado o transplante de medula óssea alogênico ou a participação em algum estudo clínico. Uma importante decisão para o tratamento da LMA é estimar o risco/benefício associado com o transplante de medula óssea alogênico após a primeira remissão. Isso quando o transplante oferece os melhores resultados para que a LMA não volte.
COMO SE DÁ O TRANSPLANTE DE MEDULA OSSEA NA LEUCEMIA MIELÓIDE AGUDA?
Também chamado por transplante de células-tronco hematopoiéticas, pode ser indicado para aqueles pacientes que não entram em remissão apenas com a quimioterapia, quando a doença apresenta alto risco de recaída, baseado nos exames realizados ao diagnóstico ou quando se deseja reduzir o número de ciclos de quimioterapia de consolidação.
O transplante de medula óssea permite aos médicos indicar altas doses de quimioterapia ou radioterapia. Após o tratamento, o paciente recebe uma infusão de células-tronco para repor as células destruídas pela terapia intensiva. Estas novas células-tronco restauram a medula óssea, possibilitando a formação de novas células saudáveis. Existem três tipos de transplante de medula óssea:
- Alogênico (quando a medula óssea vem de um doador HLA compatível – irmão ou do banco de doadores) ou parente (irmão, pais, filhos) metade compatível
- Autólogo (quando a medula óssea vem do próprio paciente)
- Singênico (entre irmãos gêmeos)
TRANSPLANTE ALOGÊNICO
Transplante de medula óssea alogênico é o tipo de transplante de medula óssea mais comum para tratar a LMA. Na preparação, o paciente é submetido à quimioterapia, com ou sem radiação, com objetivo de matar as células doentes remanescentes e reduzir imunidade do paciente para aceitar a medula do doador. Então, o paciente recebe infusões de células-tronco advindas de um doador, que pode ser um membro da família, um desconhecido cadastrado no REDOME (Registro Nacional de Doadores de Medula Óssea) ou até mesmo de um cordão umbilical.
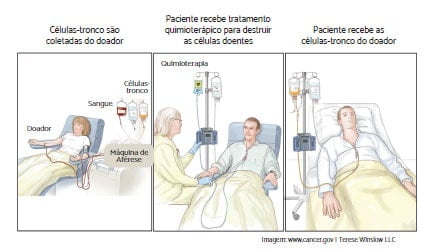
O TMO alogênico cria um novo sistema imune para o paciente, que ajudará o corpo a brigar contra infecções e contra as células cancerígenas que possam ter sobrado. As células imunes transplantadas (chamadas de enxerto) enxergam as células leucêmicas no corpo como estranhas e as destrói. Isto é chamado de “efeito enxerto versus leucemia”.
Este tipo de transplante, se comparado a outros tratamentos, é associado com efeitos colaterais consideráveis, inclusive risco de mortalidade relacionado ao transplante, por isso a decisão para a sua realização também dependerá da idade do paciente e do entendimento deste sobre seus riscos/benefícios.
Após o TMO alogênico, existe o risco de o paciente desenvolver uma doença chamada “doença do enxerto versus hospedeiro” ou DECH. Ela acontece quando as células do doador (enxerto) identificam as células do corpo do paciente (hospedeiro) como estranhas e as ataca. As partes do corpo mais comumente afetadas são a pele, fígado, estômago e intestino. A doença pode se apresentar após semanas ou anos do transplante e o médico irá indicar medicamentos para prevenir e até mesmo minimizar o problema.
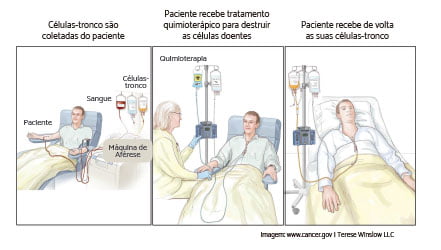
Transplante autólogo
O transplante de medula óssea autólogo acontece quando a medula óssea do próprio paciente é removida, congelada e armazenada após conquistar a remissão. Uma vez que as células estão congeladas, o paciente recebe altas doses de quimioterapia adicionais e/ou radioterapia. Este tipo de TMO costuma ser indicado para pacientes que não encontram um doador compatível ou que apresentam baixo risco de recidiva da doença. Na LMA, o transplante autólogo costuma ser pouco usado, em especial por promover um risco maior da leucemia voltar, já que o sistema imune não está sendo trocado.
Como fica o tratamento no caso de Sistema Nervoso Central (SNC) na LMA?
Neste caso, as células leucêmicas (doentes) podem se espalhar para o líquido cefalorraquidiano, presente ao redor do cérebro e medula espinhal. Este é um problema incomum e ocorre em menos de 3% dos pacientes.
Em algumas situações de maior risco de infiltração no SNC, como leucemia com diferenciação monocítica, o especialista poderá solicitar uma punção da lombar, para analisar o líquido cefalorraquidiano.
Este é um procedimento que usa uma agulha bem fina entre os ossos da coluna até o Sistema Nervoso Central. Uma amostra do fluído é removida e examinada no microscópio para procurar células doentes.
Se encontrarem células doentes na região, o paciente precisará fazer a quimioterapia intratecal, quando os medicamentos são injetados diretamente no líquido cefalorraquidiano.
LEUCEMIA EM IDOSOS TEM CURA?
Saiba mais sobre como é o tratamento para paciente de LMA idosos
A LMA ocorre mais frequentemente em pessoas com idade avançada. Pelo menos metade dos pacientes recebem o diagnóstico acima dos 65 anos. Nesta idade, o tratamento é um desafio. Entretanto, as opções incluem pesquisas clínicas, quimioterapia intensiva ou menos intensiva e apenas terapias de suporte (em algumas circunstâncias).
Pacientes mais velhos estão mais pré-dispostos a desenvolver outros problemas de saúde, incluindo diabetes, pressão alta, altos níveis de colesterol, doenças cardíacas e histórico para o desenvolvimento de AVC ou problemas no pulmão. Eles também costumam tomar diversos medicamentos para controlar tais problemas de saúde, e estes medicamentos podem ter interação com aqueles usados no tratamento do câncer.
Adicionalmente, pacientes idosos também podem não apresentar condições para um tratamento mais intensivo.
É importante dizer que a idade não determina as opções de tratamento, e sim a condição física do paciente. Então, se a pessoa estiver com 70 ou 80 anos, sem sérios problemas de saúde, pode se beneficiar de um tratamento mais intensivo. Para pacientes que não são candidatos a uma terapia de indução intensa, com antraciclina e citarabina, as opções incluem agentes hipometilantes como a azatidicina e decitabina, ou doses menores de citarabina.
Diversos estudos clínicos estão à procura de novas drogas e combinações, incluindo não quimioterápicas, com foco nos marcadores genéticos da leucemia.
LEUCEMIA INFANTIL TEM CURA?
Saiba mais sobre o tratamento DA LMA infantil
Aproximadamente 20% dos casos da LMA acontece em crianças. A maioria apresenta a leucemia linfoide aguda. A melhora nas taxas de sobrevida global aumentou em crianças com LMA, mas menor se comparado à LLA.
Aproximadamente 70% dos casos da LMA em crianças alcançam remissão completa após a terapia de indução e de 60 a 65% são curados após a terapia de consolidação.
Assim como com os adultos, o tratamento para a LMA em crianças deve ser baseado em fatores citogenéticos e moleculares. O tratamento ideal baseia-se em curar a leucemia e, ao mesmo tempo, evitar os efeitos a longo prazo o máximo possível. Estes efeitos são aqueles problemas que podem aparecer até mesmo anos após o término do tratamento.
Assim como no tratamento do adulto, o tratamento da Leucemia Mielóide Aguda na infância comumente consiste em duas fases: terapia de indução e terapia de consolidação, que por sua vez são realizadas com quimioterapia intensiva e/ou transplante de medula óssea alogênico.
Crianças com LMA são tratadas, geralmente, com a terapia de indução similar à do adulto: citarabina e antraciclina, assim como daurrubicina, idarrubicina ou mitoxantrona em combinação com outros agentes como o etoposide e tioguanina. A chamada manutenção não costuma ser parte dos protocolos de LMA, exceto em casos da Leucemia Promielocítica Aguda.
As crianças geralmente recebem um tratamento de profilaxia para o sistema nervoso central, com o objetivo de prevenir que as células doentes se espalhem nesta região do corpo. Isso é chamado de quimioterapia intratecal, na qual medicamentos anti-câncer são injetados diretamente no fluído espinhal.
Eles matam as células doentes que poderiam estar no cérebro ou na medula espinhal, ainda que não tenham sido detectadas células cancerígenas na região.
A quimioterapia intratecal pode ser realizada no mesmo período em que outros quimioterápicos estejam sendo usados.
Dois subtipos de LMA na infância são tratados de maneira diferente. São eles:
LMA em crianças com Síndrome de Down.
Crianças com Síndrome de Down apresentam mais chances de desenvolver este tipo de leucemia, mas nestas crianças a LMA é mais sensível à quimioterapia. Como resultado, uma quimioterapia menos intensa pode ser usada com bons resultados de cura. Em especial se forem diagnosticadas antes dos 4 anos.
Leucemia Promielocítica Aguda em crianças.
Este subtipo da LMA representa 7% das leucemias mielóides agudas pediátricas. A Leucemia Promielocítica Aguda acontece devido a uma translocação (uma mudança genética na qual um pedaço do cromossomo parte e passa a atacar outro cromossomo) entre os cromossomos 15 e 17, chamado t(15;17). Como nos adultos, dos tipos de leucemia mieloide aguda que existem, este é geralmente tratado de forma diferente dos demais. Ele é tratado com ácido trans-retinóico (ATRA), combinado com quimioterapia ou trióxido de arsênio. O tratamento começa com a terapia de indução seguido pela terapia de consolidação e manutenção. A Leucemia Promielocítica Aguda pediátrica raramente se espalha para o cérebro ou medula espinhal, então a quimioterapia intratecal raramente é usada. As crianças com este subtipo têm altas chances de cura.
O tratamento do câncer pode causar problemas anos depois de já ter sido finalizado. Ele pode danificar alguns órgãos do corpo, tecidos ou ossos e pode causar atraso no crescimento e outros problemas. Os potenciais efeitos tardios dependem da terapia recebida, da dose e idade quando foi recebida, assim como de vários outros fatores.
Crianças e adolescentes que sobreviveram ao câncer ainda irão precisar de acompanhamento médico, justamente para observar os possíveis efeitos que podem surgir em meses e até mesmo anos. Crianças que recebem quimioterapia intensa com antraciclina e doxorrubicina, daunorabicina e idarrubicina podem ter o risco de desenvolver problemas cardíacos e devem receber um monitoramento para o coração. A antraciclina pode causar batimentos anormais do coração, fraqueza do músculo e insuficiência cardíaca congestiva.
As drogas quimioterápicas citarabina, em combinação com altas doses de metotrexate, podem passar a barreira do sangue-cerebral (a proteção em volta do cérebro) e aumentar o risco de problemas de saúde que afeta o cérebro e a medula espinhal após o tratamento. Problemas para o aprendizado também podem aparecer após alguns anos. Dentre os mais comuns estão problemas de memória, para realizar questões “rápidas” e também multitarefas.
Crianças e adolescentes que recebem o diagnóstico do câncer devem ser tratados em centros de tratamento que possuam especialistas com experiência no câncer pediátrico, garantindo, assim, que tenham o tratamento, o suporte e a reabilitação adequadas para uma melhor sobrevivência e qualidade de vida. A maioria das crianças com leucemia integram um estudo clínico. Estes estudos podem dar a oportunidade para que a criança obtenha mais opções de medicamentos que estão sendo estudados, e que podem ainda não serem oferecidos em todos os hospitais.
CÂNCER BILIAR, LÚPUS, LEUCEMIA
obs. conteúdo meramente informativo procure seu médico
abs.
Carla
https://www.abrale.org.br/doencas/leucemia/






Nenhum comentário:
Postar um comentário
Vc é muito importante para mim, gostaria muito de saber quem é vc, e sua opinião sobre o meu blog,
bjs, Carla